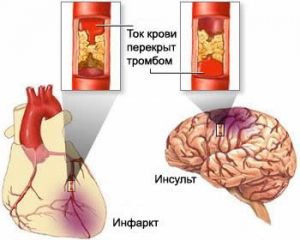
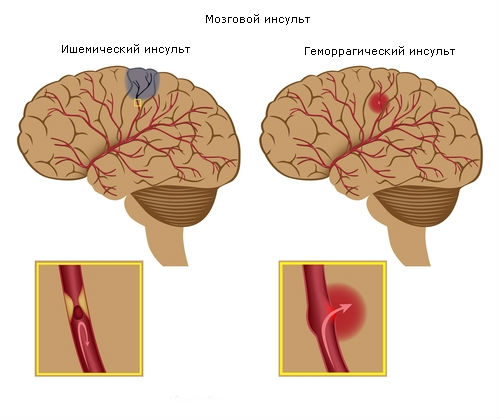
Мозговое кровоизлияние относят к геморрагическим (геморрагия – кровоизлияние) инсультам, которые составляют до 25% всех инсультов. Оставшиеся 75% приходится на ишемический инсульт, основная причина которого – атеротромботические нарушения и закупорка крупных сосудов головного мозга.
По данным ВОЗ, в Российской федерации каждые 90 секунд происходит случай инсульта, и каждый четвёртый – это случай внутримозгового кровоизлияния. Наряду с инфарктом, инсульты – вторая по значению причина смертности населения и первая по инвалидизации. Таким образом, каждый случай тяжёлого инсульта является очень высокозатратным, так как последствия кровоизлияния в мозг требуют интенсивного ухода и выплаты денежных средств в отдалённом периоде вследствие инвалидизации пациента.
Именно последствия крупных геморрагических инсультов можно увидеть на улице, когда мимо проходит инвалид. У таких людей рука согнута в локте и приведена к туловищу, а нога при ходьбе не сгибается в колене, а описывает полукруг вследствие паралича. Это поза Вернике – Манна, или «рука просит, нога косит». При этом у таких пациентов с поражением правых конечностей наблюдаются серьёзные проблемы с речью.
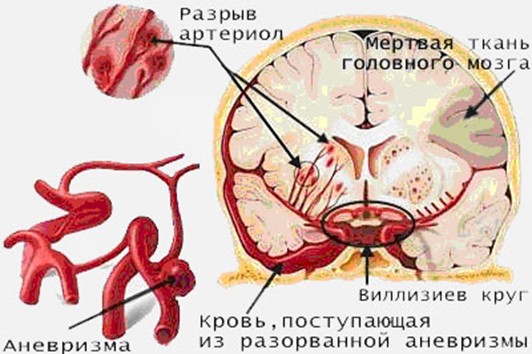
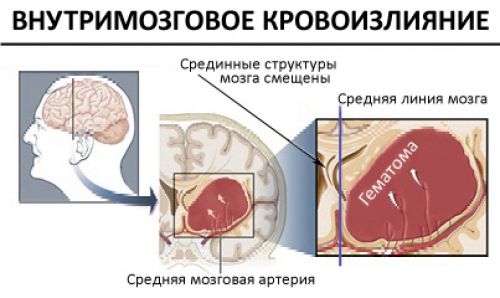
Кровоизлияние в мозг является острым нарушением мозгового кровообращения нетравматической природы, возникшее после разрыва сосуда, которое характеризуется внезапностью, появлением как очаговой, так и общемозговой симптоматики, и может привести как к смерти пациента в считаные минуты, так и к инвалидизации вследствие стойкого неврологического дефицита.

Кроме внутримозгового, существуют кровоизлияния под твёрдую мозговую оболочку (субдуральные) и в подпаутинное пространство (субарахноидальные кровоизлияния). В этих случаях кровь непосредственно не контактирует с веществом головного мозга, а развитие неврологического дефицита вызвано стойким повышением давления в полости черепа и дислокацией (смещением) вещества головного мозга с развитием отёка и набухания, что в конечном итоге и является самой частой причиной смерти пациентов.
Какими бывают геморрагические инсульты
- Собственно внутримозговое кровоизлияние. Кровь (гематома) находится в толще вещества головного мозга.
- Субарахноидальные кровоизлияния, при которых кровь изливается в одноимённое пространство и может быть обнаружена при люмбальной пункции.
- Внутрижелудочковые кровоизлияния. При них кровь находится в полостях ликворной системы головного мозга (в полости желудочков, сильвиевом водопроводе, боковых рогах желудочков).
- Смешенные, например, внутримозговая гематома с прорывом крови в желудочки мозга, что может вызвать появление новой симптоматики (горметонические судороги).
Причины, приводящие к развитию геморрагических инсультов
Не следует думать, что инсульт – это заболевание исключительно пожилого и старческого возраста. Все заболевания, протекающие с нарушением сосудистой стенки в той или иной степени, могут быть причиной при повышении артериального давления:
- Аневризмы артерий (расширение стенки сосуда, с образованием полости), чаще всего врождённого или посттравматического характера.
- Артериовенозные мальформации (сложные клубки в месте нахождения капиллярного звена), с редукцией кровотока.
- Воспаление сосудистой стенки – васкулиты. Они могут иметь разную причину. Например, болезнь Шенляйн – Геноха, или геморрагический васкулит является системным заболеванием, которое лечат ревматологи и терапевты, а аллергический васкулит может быть вызван тяжёлой формой аллергии вплоть до анафилактического шока.
- Выраженный атеросклероз стенки сосуда, при котором происходит разрушение стенки.
- У недоношенных новорожденных причиной субарахноидального кровоизлияния может быть спонтанный разрыв сосудов подпаутинного пространства.
Сами по себе эти факторы обуславливают лишь предрасположенность к развитию инсульта, но нужен ещё пусковой механизм. Инициатором нарушения стенки сосуда может быть:
- резкое повышение артериального давления, например, гипертонический криз – как основная причина развития инсульта в пожилом возрасте;
- кокаиновая и амфетаминовая наркомания, в том числе, интраназальная – эта причина актуальна, к сожалению, у молодых пациентов;
- снижение свёртывающей системы крови. Это может произойти на фоне бесконтрольного приёма таких препаратов, например, как варфарин. Его прописывают после инфарктов и ишемических инсультов для улучшения реологических свойств крови (повышения текучести, «разжижения»);
- затяжные и длительные роды в случае недоношенности.
Какова симптоматика внутримозгового кровоизлияния?
Известно, что геморрагический инсульт, в отличие от ишемического, протекает тяжелее, с более внезапным началом, более высокой смертностью и процентом выхода на инвалидность. Это объясняется прямым влиянием крови на нервную ткань, массивной гибелью нейронов, трансформацией геморрагического инсульта в ишемический, возможным прорывом в желудочки и причинении вреда на «отдалении», а также большим объёмом поражения, когда развивается обширное кровоизлияние, вплоть до целого полушария.
Симптомы кровоизлияния делятся на две группы: общемозговые и очаговые. Быстрое прогрессирование общемозговой симптоматики в самом начале говорит о неблагоприятном прогнозе, ведь параличи и другие неврологические нарушения просто не успевают развиться. К общемозговым симптомам относят:
- Сильную головную боль, а в случае субарахноидального кровоизлияния – резчайшую, до крика, по типу «удара».
- Тошноту и рвоту, иногда рвоту без предшествующей тошноты, «фонтаном». Это говорит о раздражении кровью ядер черепно-мозговых нервов и о резком повышении внутричерепного давления.
- Головокружение.
- Покраснение лица и конечностей, «апоплексическое» лицо.
- Постепенное угнетение сознания, сонливость, затруднение контакта, пациент «загружается», в тяжёлых случаях развивается мозговая кома.
- Появление эпилептиформных судорог, что может говорить о прорыве крови в желудочки мозга, в тяжёлых случаях – потеря сознания, появлении анизокории – расширения зрачка с одной стороны, что говорит о том, что головной мозг подвергся сдавливанию и смещению, развилось состояние его отёка – набухания. В таком случае очень вероятно вклинение миндаликов мозжечка в большое затылочное отверстие, паралич жизненно важных центров кровообращения и дыхания, расположенных в продолговатом мозге и летальный исход.
Если пациент остался жив, ситуация стабилизирована, то через некоторое время вследствие гибели нейронов становятся заметны очаговые симптомы, которые зависят от локализации кровоизлияния. Это могут быть:
- Контралатеральные (противоположные стороне поражения) полные параличи и частичные (парезы) мышц конечностей и лица.
- Расстройства речи (афазия), как при восприятии, так и при произнесении речи. В первом случае афазия именуется сенсорной (чувствительной), во втором – моторной (двигательной). Так как речь человека чрезвычайно сложна, то чаще всего имеется сенсомоторная афазия, выраженная по-разному.
- Различные глазодвигательные расстройства (отведение яблока в сторону, т. е. нарушение взора), анизокория.
- Снижение чувствительности на различных участках, нарушение чувствительности, онемение.
- Недержание мочи и кала.
- Различные нарушения психики, адекватности поведения, памяти, целенаправленности действий, интеллекта. Это случается при кровоизлиянии в лобные доли. Например, пациент может вначале встать, затем помочиться, а уже затем расстегнуть штаны и зайти в туалет. Такой симптомокомплекс именуется «лобной психикой».
- Симптомы раздражения оболочек (менингеальная симптоматика), с напряжением затылочных мышц, свето – и звукобоязнью, общей гиперестезией.
- Гипертермия, или повышение температуры тела вследствие изменения установочной точки температуры тела «отказом центра терморегуляции». Злокачественная гипертермия чрезвычайно опасна, и свидетельствует о неблагоприятном течении заболевания.
- Существуют также и другие различные симптомы, которые многое могут сказать опытному врачу – неврологу.
Для диагностики инсульта используется компьютерная томография, а не МРТ. Это делается по нескольким причинам:
- КТ хорошо замечает свободную кровь. Она контрастна, и поэтому томограммы высокоинформативны;
- КТ занимает считанные минуты. Врач – реаниматолог может присутствовать при исследовании и осуществлять ручную вентиляцию лёгких. В случае МРТ те полчаса, при которых тяжёлый пациент находится в кольце магнитов, могут стать последними.
- Для диагностики субарахноидального кровоизлияния (САК) используется люмбальная пункция.
Принципы лечения внутримозгового кровоизлияния

Лечение бывает как консервативным, так и оперативным.
Оперативное лечение показано в абсолютном большинстве случаев, при разрыве аневризмы. Решающим фактором является лишь тяжесть состояния пациента. Операция состоит в удалении гематомы и клипировании аневризмы (постановка клипсы), либо искусственном эндоваскулярном тромбозе аневризмы, то есть выключением её из кровотока. Также в некоторых случаях можно выполнить декомпрессивную трепанацию черепа для снижения давления и профилактики отёка – набухания головного мозга.
Лечение консервативными средствами ставит целью поддержать адекватную мозговую перфузию после того, как удалось остановить кровотечение и размеры гематомы стабилизированы. Это целый комплекс мероприятий, от поддержания артериального давления и назначения антибактериальной терапии с целью профилактики осложнений до массажа поражённых конечностей, борьбы с парезом кишечника и восстановления речи на самых ранних этапах, как только позволит состояние пациента.
Никого не застраховать от проблем со здоровьем, даже обширное кровоизлияние в мозг может произойти почти у каждого. Чтобы быть вооруженным на случай такого обстоятельства, нужно обязательно знать причины, симптомы, да и вообще то, чем чревато кровоизлияние.
Причины
В первую очередь, следует изучить причины кровоизлияния головного мозга. Если хотя бы единственная из причин характерна для потенциального больного, следует быть очень осторожным:
- Периодически повышается артериальное давление . Люди, не занимающиеся лечением данного заболевания, повышают свой риск кровоизлияния.
- Осложнения от сахарного диабета. Особенно, если содержание глюкозы в крови постоянно повышается, и это остается без внимания.
- Врожденные либо приобретенные сосудистые аневризмы.
- Повреждение сосудов головного мозга, носящее травматический характер.
- Повышенная ломкость сосудистой стенки.
- Неконтролируемое употребление препаратов, способствующих предупреждению свертываемости крови.
- Опухоль.
- Кровоизлияние в мозг после операции.
- Процессы инфекционно-воспалительного характера в мозговой ткани.
Эти причины являются основными и, конечно, они не всегда влекут за собой болезнь кровоизлияние в мозг. Помимо них есть и другие, располагающие, - наркомания, алкоголизм, ожирение и т.д.
Но, полагаясь только на причины, нельзя делать каких-либо выводов. Намного важнее знать признаки кровоизлияния в мозг.
Одна из причин кровоизлияния в мозг - гипертензия. Подробнее об этом заболевании . Не менее опасен инсульт. О его проявлениях читайте в этой статье .
Они могут быть различными по силе, в зависимости от серьезности кровоизлияния, но в целом симптомы кровоизлияния в головной мозг всегда можно распознать:
- тошнота, рвота;
- иногда потеря сознания, сознание угнетено;
- судорожные припадки;
- ухудшение или выпадание тех функций организма, за которые отвечал поврежденный сектор мозга.
Как происходит кровоизлияние в мозг? Имеющие патологические изменения стенки церебральных сосудов разрывается, и кровь изливается в вещество головного мозга.
Последствия после кровоизлияния в мозг рассмотрим далее.

Прогноз
Теперь, когда нам известно, почему происходит кровоизлияние в мозг, необходимо узнать и о последствиях. Но до того как выяснить, чем опасно кровоизлияние в мозг, нужно подробно рассмотреть виды кровоизлияний в мозг, именно от них зависит тяжесть последствий:
- Субарахноидальное. Кровь скоплена под мягкой мозговой оболочкой, покрывающей мозг снаружи.
- Паренхиматозное. Самый распространенный вид: кровь попадает напрямую в вещество мозга. Еще называют как "внутреннее кровоизлияние мозга".
- Эпи- и субдуральные. Кровоизлияния травматического характера.
- Внутрижелудочковые. Кровь попадает в желудочки мозга, когда там имеются большие полушарные гематомы. Отек мозга возникает очень быстро. Внутрижелудочковые кровоизлияния - наиболее частые причины смерти при кровоизлиянии в мозг.
- Долевое. Внутримозговое кровоизлияние.

Ясно, что небольшое кровоизлияние в мозг нанесет меньший вред организму, чем серьезное. Но любое из них всегда может представлять опасность для жизни. Чем грозит кровоизлияние в мозг? Полследствия могут быть следующими: при благоприятной общей картине здоровья, у больных, переживших один инсульт, повышается вероятность повторных инсультов в течение следующего года; параличи конечностей, потеря чувствительности; нарушение речи и движений; психические расстройства.
Если в первые 1-2 года после инсульта не прилагать все усилия для восстановления здоровья, то потом это будет практически невозможно.
На 3 году после того, как случилось кровоизлияние в оболочку мозга, происходят неотвратимые изменения, многие функции организма угасают.
Последствия кровоизлияния головного мозга могут носить крайне негативный исход, вплоть до летального - уже у 40% пораженных в 1 месяц после инсульта.
Последствия кровоизлияния в мозг при инсульте можно ослабить, вовремя оказав первую помощь. Последствия кровоизлияния в мозг и комы, следующей затем, очень часто приводят к летальному исходу. Намного чаще чем при ишемическом инсульте, это происходит при геморрагическом.
Кровоизлияние в опухоль головного мозга происходит у людей со злокачественной опухолью мозга. Проявляется остро, с резкой головной болью, часто приводит к летальному исходу.
Помощь и лечение
Госпитализация больного является обязательным пунктом процесса. В лечебном учреждении врач-специалист проводит диагностику заболевания и назначает лечение кровоизлияния головного мозга.
Процесс выздоровления индивидуален, но известны и общие рекомендации для стабилизации здоровья. Чтобы лечение последствий кровоизлияний в мозг протекало нормально, дают, обычно, следующие рекомендации:
- после того, как сознание возвращается в норму, необходимо минимум 2 дня соблюдать постельный режим;
- часть кровати, где располагается голова, должна быть поднята на 30 градусов;
- больному назначается симптоматическая терапия;
- чтобы купировать гипертонию, вводят нитраты; для борьбы с гипертензией - антигипертензитивные препараты.
В целом на вопрос "как лечить кровоизлияние в мозг" можно ответить, что либо оперативным, либо консервативным методами.
Инструкция
Чаще всего кровоизлияние в мозг происходит у людей, страдающих артериальной гипертонией. Внезапное повышение давления может спровоцировать разрыв сосудов головного мозга и формирование внутримозговой гематомы. Еще одна причина кровоизлияния – разрыв аневризмы сосудов головного мозга. Аневризма – изменение участка сосуда, его патологическое расширение. Стенка пораженного сосуда непрочная и способна разорваться в любой момент. Чаще аневризма - врожденная патология. Также кровоизлияние в мозг может произойти из-за нарушения свертываемости крови.
Существуют предвестники инсульта. Больные перед кровоизлиянием могут испытывать чувство жара, головную боль, нарушение зрения. Но чаще инсульт происходит внезапно, на пике сильного физического или психического напряжения.
В момент мозговой катастрофы излившаяся из разорванных сосудов кровь давит на мозговую ткань, а затем пропитывает вещество мозга, из-за этого появляются характерные для инсульта симптомы. Их принято разделять на общемозговые и очаговые.
Общемозговые симптомы могут быть различные. Как правило, в момент инсульта больные испытывают сильную головную боль, тошноту и даже рвоту, затем может возникнуть потеря сознания. Иногда больные находятся в возбужденном состоянии, мечутся, чувствуют сильный страх. А иногда, наоборот, при инсульте люди находятся в заторможенном, оглушенном состоянии. Лицо становится красным и горячим.
Очаговые симптомы зависят от того участка мозга, который был поражен. Врачи-неврологи, анализируя очаговые признаки, могут достаточно точно определить участок повреждения головного мозга без применения дополнительных методов обследования.
Если кровоизлияние произошло в участок мозга, контролирующий движение, то развивается слабость в руке или ноге. Больному тяжело двигать конечностями с правой или левой стороны. Уменьшается мышечная сила. Может возникнуть паралич одной половины тела (и руки и ноги). Интересно то, что, например, если у человека парализована левая рука и (или) нога, значит, кровоизлияние произошло в правое полушарие мозга. Часто мышечная слабость сопровождается снижением всех видов чувствительности (болевой, тактильной) в пораженной половине. Иногда паралич распространяется на все тело (при массивном кровоизлиянии).
Асимметрия лица – еще один частый симптом инсульта. На пораженной половине лица может не подниматься верхнее веко, опускается уголок рта, разглаживается носогубная складка. При попытке улыбнуться, работает лишь «здоровая» часть лица, тогда как,пораженная остается неизменной.
Отклонение языка в сторону от средней линии тоже является признаком кровоизлияния в мозг. Больного просят высунуть язык изо рта. При инсульте он отклоняется в здоровую сторону.
Нарушение речи – важный и частый симптом острого нарушения мозгового кровообращения. Произношение слов становится смазанным, человек говорит как будто с набитым ртом. Его речь чаще медленная, невнятная, напоминает речь человека при сильном алкогольном опьянении.
Кровоизлияние в мозг в более половины всех случаев является осложненным последствием устойчивого артериального давления. (медицинское наименование мозгового кровоизлияния) чаще считается следствием дегенерации малых артерий головного мозга, выпячивания их стенок из-за растяжения или истончения, причиной чему может послужить высокое давление устойчивого характера.
От того, насколько выражено и интенсивно артериальное давление, будет зависеть частота кровоизлияний. Внутримозговое кровоизлияние возникает по причине прорыва деформированных артерий. Когда произошел прорыв сосудистой системы внутри черепной коробки, остановка кровоизлияния в мозг не произойдет до тех пор, пока участок повреждения артерии не закупорится. Для этого может понадобиться от нескольких минут до нескольких часов.
 Вследствие кровоизлияния в головной мозг значительно нарушается церебральное кровообращение, нервные ткани мозга пропитываются кровью или образовывается гематома. Нанесенный ущерб мозговому веществу вызывает серьезную неврологическую патологию: утрачивается способность движения и ощущений, значительно нарушается глотательный, дыхательный рефлекс, искажается речь. Геморрагический инсульт достаточно часто вызывает смерть пострадавшего, большая часть пациентов, перенесших данное заболевание, приобретает определенную группу инвалидности.
Вследствие кровоизлияния в головной мозг значительно нарушается церебральное кровообращение, нервные ткани мозга пропитываются кровью или образовывается гематома. Нанесенный ущерб мозговому веществу вызывает серьезную неврологическую патологию: утрачивается способность движения и ощущений, значительно нарушается глотательный, дыхательный рефлекс, искажается речь. Геморрагический инсульт достаточно часто вызывает смерть пострадавшего, большая часть пациентов, перенесших данное заболевание, приобретает определенную группу инвалидности.
Досадно, но инсульту сегодня подвержено невероятно большое количество людей, большинство из которых молодого возраста. Подобная статистика указывает еще на одно отклонение в здоровье человека: часто наблюдается нарушенный кровооборот головного мозга, причин этому может быть достаточно много. Как следствие, происходит возникновение некроза или ишемического инсульта (другими словами – ). Но чаще всего происходит излияние крови в мозговую ткань: диагностируется инсульт геморрагического характера.
Причины патологии
Пути распространения подобного недуга достаточно детально изучает неврология. Тем не менее остается очень сложным вопрос диагностирования болезни, в особенности на первых этапах развития. Существует ли точная формулировка ключевых факторов, провоцирующих мозговое кровоизлияние? В современной медицине определены следующие причины:
- устойчивое артериальное давление;
- аномальные дефекты стенок сосудов головного мозга;
- врожденная дефективность структуры вен и сосудов спинного и головного мозга;
- воспалительный процесс, дистрофия стенок сосудов головного мозга;
- патологическое нарушение свертываемости крови;
- вследствие цирроза печени снижается свертываемость крови: тромбоциты понижают свое содержание, усиливается кровотечение, повышается вероятность кровоизлияний в головном мозге;
- мозговая опухоль.
 Говорить о геморрагическом инсульте и не вспомнить атеросклеротическую патологию, было бы грубой ошибкой. Липидные бляшки сужают внутреннее пространство кровяных сосудов головного мозга, ухудшая проходимость жизненно важной жидкости, начинает развиваться некроз, чем провоцируется ишемический инсульт – мозговой инфаркт. Параллельно с этим стенки кровяных каналов истончаются, образовываются небольшие язвочки, вызванные артериальным давлением. Данные дефекты создают весьма благоприятные условия для прорыва стен сосудистых каналов, высвобождая кровь за их пределы.
Говорить о геморрагическом инсульте и не вспомнить атеросклеротическую патологию, было бы грубой ошибкой. Липидные бляшки сужают внутреннее пространство кровяных сосудов головного мозга, ухудшая проходимость жизненно важной жидкости, начинает развиваться некроз, чем провоцируется ишемический инсульт – мозговой инфаркт. Параллельно с этим стенки кровяных каналов истончаются, образовываются небольшие язвочки, вызванные артериальным давлением. Данные дефекты создают весьма благоприятные условия для прорыва стен сосудистых каналов, высвобождая кровь за их пределы.
Помимо вышеуказанных причин, провоцирующих дефектные злокачественные образования на стенках сосудов, присутствуют причины, предрасполагающие к геморрагическому инсульту:
- никотиновая зависимость;
- алкогольная зависимость;
- зависимость от более тяжелых типов наркотических веществ;
- лишние килограммы;
- возрастная категория людей старше 50 – 55 лет;
- инсулинозависимые;
- наследственная предрасположенность.
Как происходит обширное кровоизлияние
Группа людей, достигших 50-летнего возраста, чаще всего подвержена устойчивому артериальному давлению, подобное явление наблюдается во всем мире. Большинство из представителей данной группы риска не подозревают о вероятном присутствии опасной патологии и ее развитии, не замечают важнейшие сигналы своего организма. Одновременно внутри организма человека могут происходить непоправимые преобразования, касающиеся, прежде всего, сосудистой системы человека. Главной мишенью в этом случае выбирается головной мозг, но при этом становятся предрасположенными к поражению почки, глазная сетчатка, надпочечники, сердце.
Артерии, находясь под регулярным давлением, утолщаются, провоцируя патологические деформации, чем вызывается локальный некроз сосудистых стенок. Спустя определенный период повышается ломкость пораженных сосудов, происходит частичное выпячивание стенок. Данные участки в случае резкого гипертонического кризиса более всего предрасположены к прорывам, здесь с большой долей вероятности может произойти паренхиматозное кровоизлияние. Мозговая ткань пропитывается кровью. Помимо указанных проявлений, поражение стенок сосудов и артерий может приводить к высокой пропускаемости, вследствие чего кровяная жидкость будет просачиваться через стенки, впитываться в нервные ткани мозга, создавая диффузионное явление волокон и клеток.
Симптоматика недуга
 Большинство случаев кровоизлияния происходит днем и достаточно резко. Клинические проявления выражаются в зависимости от количества кровяных выбросов, месторасположения гематомы, интенсивности инсульта. Возможны следующие симптомы:
Большинство случаев кровоизлияния происходит днем и достаточно резко. Клинические проявления выражаются в зависимости от количества кровяных выбросов, месторасположения гематомы, интенсивности инсульта. Возможны следующие симптомы:
- резкий болевой синдром головы;
- сознание мутнеет;
- рвотные рефлексы;
- судорожная припадочность.
Основываясь на данных проявлениях, возможно сделать допустимые выводы расположения места кровоизлияния.
Первый осмотр может выявить значительное покраснение на лице пострадавшего. Высокий уровень артериального давления. Вследствие того, что мозговой ствол дает функциональный сбой, происходит визуальное ослабление двигательных функций, так как поражаются двигательные центры спинного и головного мозга. Судорога или припадочные конвульсии провоцируются завышенным или заниженным мышечным тонусом. Обширное кровоизлияние, сопровождаемое смещением мозговой структуры, может быть выявлено благодаря расширенному зрачку с пораженной стороны головного мозга.
 Попадание крови в область мозжечка сопровождается тошнотворными ощущениями, наблюдается усиленное головокружение, сознание сохраняется ясное. Пострадавший часто жалуется на болевые ощущения в районе затылка. Глазные яблоки слегка подергиваются в вертикальном или горизонтальном направлении, проявляется сильная несогласованность двигательных рефлексов конечностей. Сдавленный мозговой ствол провоцирует глотательную дисфункцию, значительно мутнеет сознание пациента.
Попадание крови в область мозжечка сопровождается тошнотворными ощущениями, наблюдается усиленное головокружение, сознание сохраняется ясное. Пострадавший часто жалуется на болевые ощущения в районе затылка. Глазные яблоки слегка подергиваются в вертикальном или горизонтальном направлении, проявляется сильная несогласованность двигательных рефлексов конечностей. Сдавленный мозговой ствол провоцирует глотательную дисфункцию, значительно мутнеет сознание пациента.
Расположение гематомы в области мозгового белого вещества сопровождается незначительными неврологическими симптомами: клинические проявления раздраженной мозговой оболочки не прогрессируют, сохраняется светлость сознания, месторасположение болевого синдрома соответствует локализации гематомы. Поражение лобного участка сопровождается неполной парализацией верхней конечности, лицевой части с другой стороны, нарушается речевая способность пациента. Если поражена теменная доля, то противоположная сторона тела теряет чувствительность. При кровоизлиянии головного мозга в области затылка половина зрительного поля пропадает. Если страдает область висков, то при сохраненной способности говорить, пострадавший слабо понимает устную речь, возникает словесная глухота.
Лечебная методика
 Соблюдение постельного режима не меньше 2 – 3 суток спустя после прояснения сознания является строго обязательным для больного. Голова больного должна быть приподнята от общего положения тела на 30º. При появлении запоров проводятся соответствующие профилактические меры. Снятие болевого синдрома головы осуществляется посредством болеутоляющих препаратов ненаркотического содержания. Понижение устойчивости артериального давления достигается благодаря противогипертензивным медикаментам, ведь вероятность летального исхода в случае кровоизлияния низкая в сравнении с ишемией. Гипертония устраняется через нитраты, введенные внутривенным путем. Использование маннитола предназначено для остановки мозговой отечности.
Соблюдение постельного режима не меньше 2 – 3 суток спустя после прояснения сознания является строго обязательным для больного. Голова больного должна быть приподнята от общего положения тела на 30º. При появлении запоров проводятся соответствующие профилактические меры. Снятие болевого синдрома головы осуществляется посредством болеутоляющих препаратов ненаркотического содержания. Понижение устойчивости артериального давления достигается благодаря противогипертензивным медикаментам, ведь вероятность летального исхода в случае кровоизлияния низкая в сравнении с ишемией. Гипертония устраняется через нитраты, введенные внутривенным путем. Использование маннитола предназначено для остановки мозговой отечности.
Гематома удаляется хирургическим образом в случае внутримозгового кровоизлияния в области мозжечка. Спровоцировать срочное вмешательство хирургов может размер гематомы, превышающий 40 мл (3 см), не дожидаясь проявления неврологической симптоматики сдавливания мозга. В случае ясного сознания и незначительного поражения сроком больше 1 – 1,5 недели специалисты рекомендуют использовать традиционное лечение в реанимационных отделениях клиники. Операционное воздействие допускается лишь при усугублении самочувствия пациента.
Следствие геморрагического инсульта
Состояние больного, перенесшего такое кровоизлияние, доставляет много сложностей как самому страдальцу, так и близким ему людям. Продолжительность реабилитационных мероприятий, абсолютная утрата большинства жизненно необходимых способностей требуют терпения и постоянства.
Основная масса пострадавших не сможет вернуться к прежней жизни и на прежнем уровне восстановить работоспособность.
Подобные ситуации требуют сохранения основных способностей: самостоятельного обслуживания и проживания.
Дальнейшая жизнь больного должна подстраиваться под его состояние. Пораженные двигательные, чувствительные, глотательные рефлексы, ослабленная речь нуждаются во внимательной заботе близких людей. Полное отсутствие двигательных способностей потребует профилактических мероприятий, не допускающих образования пролежней: гигиенический уход за больным, медикаментозная забота о коже. Когнитивная дисфункция также требует учета: мыслительные, сознательные процессы, память – данные нарушения могут создать определенный барьер в общении с пациентом.
Циркуляция крови происходит по эластичным сосудам, но в случае истончения последних, происходит разрыв, ведущий к кровоизлиянию. Данное понятие в медицине определяется, как геморрагический инсульт. После кровоизлияния кровь попадает в нервные ткани, что приводит к разрушительным процессам в тканях. Последствия данного недуга необратимые – инвалидность в лучшем случае, а в худшем – смертельный исход. Поэтому, чтобы предотвратить трагизм, необходимо иметь понимание, почему возникает кровоизлияние и как его не допустить.
На первом месте среди причин выделяют длительную артериальную гипертензию (практически 50% всех случаев). В группу риска попадают люди, игнорирующие предпосылки к недугу и не принимающие средства для снижения АД. Дополнительно выделяют иные первопричины:
- Сосудистая аневризма. На некоторых участках артерия значительно расширяется. Природа недуга бывает либо врожденной, либо вследствие заболевания. К сожалению, протекает в скрытой форме, поэтому не может быть диагностирована своевременно.
- Травмирование сосуда механического характера. Это главная причина, которая приводит к инсульту в возрасте младше пятидесяти лет.
- Недостаточная свертываемость крови также имеет место быть среди причин, приводящим к кровоизлиянию.
- Последствия бесконтрольного приема антидепрессантов и антикоагулянтов.
- Энцефалит, что вызывает воспалительный процесс инфекционного характера.
Неэластичность костной структуры приводит к очень высокому давлению в нервных центрах вследствие кровоизлияния. Поэтому, при образовании гематомы больших размеров человек гибнет через 24 часа.
Среди сопутствующих факторов выделяют следующие:
- Ожирение.
- Присутствие вредных привычек на протяжении долгого периода времени.
- Пожилой возраст.
- Фактор наследственности.
- Некоторые заболевания, к примеру, сахарный диабет.
Как происходит кровоизлияние?
Артериальная гипертензия является губительным недугом, что в большинстве случаев может привести к кровоизлиянию. Когда повышенное АД диагностируется у человека на протяжении длительного времени, то сосуды соответственно истончаются, может происходить некроз сосудистых стенок. Поэтому в случае резкого перепада АД лопаются микроаневризмы. Происходит данный процесс очень внезапно, следовательно, предсказать кровоизлияние вовсе невозможно. Через лопнувший сосуд кровь начинает поступать в участки нервных тканей, вызывая отек и гематому. Если патологическое поражение произошло в стволовых отделах, то повышается вероятность дисфункции органов дыхания.
Характерная симптоматика
Проявление явной симптоматики будет напрямую зависеть от локации и объема поражения. Клинические признаки могут внезапно появиться и моментально усилиться, либо появиться и исчезнуть. В основном при кровоизлиянии наблюдается комплексная симптоматика:
- Внезапно возникает сильная головная боль.
- Внимание резко снижается.
- Появляется тошнота, которая нередко заканчивается рвотой.
- Начинаются проблемы с координацией.
- Просматриваются проблемы с основными чувствами восприятия – слуха, зрения и тд.
- Конечности, как нижние, так и верхние немеют.
- На лице просматривается гиперемия.
- В дыхании прослушиваются ярко выраженные хрипы.
- Тремор рук.
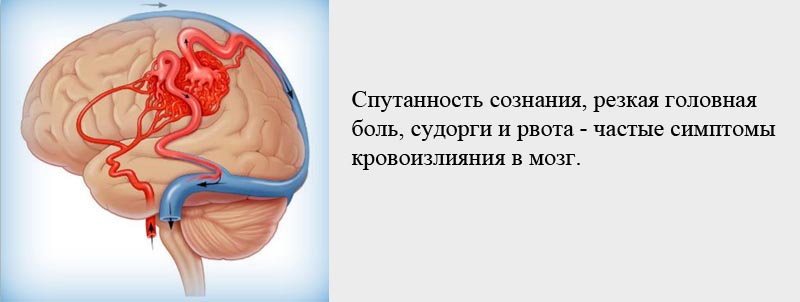
К последующим признакам относятся такие проявления:
- Кожный покров лица приобретает багрово-красный оттенок.
- Наблюдается дрожание щек со стороны кровоизлияния.
- При осмотре языка можно увидеть искривление его в сторону.
- Больной теряет способность воспринимать информацию и говорить.
- Могут произойти судороги.
- Не исключаются непроизвольные мочеиспускания.
В зависимости от локации поражения различают отличительные симптомы.
| Место локации кровоизлияния | Основные признаки |
|---|---|
| Дальние отделы мозга | 1. Тошнота с рвотой. 2. Больной может внезапно потерять сознание. 3. Нередко наступает кома после кровоизлияния. 4. Глаза абсолютно не реагируют на свет. 5. Наблюдается брадикардия. 6. Дисфункция органов дыхания. 7. Главные рефлексы отсутствуют. 8. Гипертермия |
| Мозжечок | 1. В районе затылка возникает резкая боль. 2. Может возникнуть глубокая кома. 3. Головокружение, что вызывает сильную тошноту. 4. Больному больно наклонить голову в стороны |
| Серое и белое вещество | 1. Явные изменения в области психики. 2. Человек становится не контролировано для себя перевозбужденным. 3. Тактильные ощущения отсутствуют. 4. Искажение восприятия и ориентирования. 5. Могут начаться припадки. Осложнение данного поражения заключается в том, что больной отрицает свое психическое расстройство |
Несколько фактов о кровоизлиянии в мозг можно узнать из видеоролика.
Видео — Кровоизлияние в мозг
Симптомы кровоизлияния у детей
Как ни странно, но геморрагический инсульт может произойти даже у новорожденного. Отличительно то, что у ребенка может произойти поражение одновременно нескольких участков мозга. Главная причина, по которой происходит кровоизлияние у новорожденного – недоношенность. Однако в медицине были случаи, когда разрыв сосудов наблюдался даже у доношенных малышей. Это происходит вследствие позднего токсикоза либо при допущенной ошибке при родах.
В целом симптоматика практически не отличается от той, что возникает у взрослых. Но, есть ряд отличительных признаков, что предупреждают о разрыве сосудов. К ним относятся:
- Ребенок практически не может совершать сосательное движение.
- Склеры глаз становятся красными.
- Наблюдается нарушение сухожильного рефлекса.

Обратите внимание! Если у младенца отсутствуют явные симптомы кровоизлияния, то не исключается вероятность проявления данного патологического процесса спустя некоторое время. Отличительная черта – усиленный рост черепа. Если наблюдается данное явление, то необходимо срочно обратиться за медицинской помощью.
Как классифицируют патологию?
Классификация бывает разной и напрямую зависит от локации и причин возникновения недуга.
Виды кровоизлияния по локации
| Вид | Краткая характеристика |
|---|---|
| Внутрицеребральное | При поражении сосуда кровь в самые кратчайшие сроки заполняет ткани головного мозга |
| Эпидуральное | Кровоизлияние происходит через травмирование головы |
| Субарахноидальное | Средняя и внутренняя оболочки являются местом локализации кровоизлияния |
| Внутрижелудочковое | Название вида кровоизлияния говорит само за себя. То есть кровь из сосуда попадает именно в полость желудочка |
| Субдуральное | Поражение происходит между оболочками головного мозга |
Вышеуказанные виды кровоизлияния могут быть спровоцированы следующими факторами:
- Опухоль или травма головного мозга.
- Систематичное употребление наркотических веществ.
- Истончение стенок сосудов.
- Гипертензивное кровоизлияние.
Внимание! Вне зависимости от вида кровоизлияния на спасение жизни остается лишь три часа. Только своевременное оказание помощи способно сохранить жизнь больному и минимизировать риски.
Какие диагностические методики?
Чтобы определить кровоизлияние и его вид, следует опросить больного о его тревожных жалобах. В случае отсутствия возможности говорить, необходимо побеседовать с близкими людьми о том, просматривалось ли у больного частое повышение АД. Именно этот фактор мог предшествовать кровоизлиянию.
Диагностировать поражение мозговых тканей можно даже по визуальным признакам. Для этого нужно попросить больного подвигаться, приподнять руки, поговорить с ним. При нарушении данных функций можно предполагать о возможном кровоизлиянии.
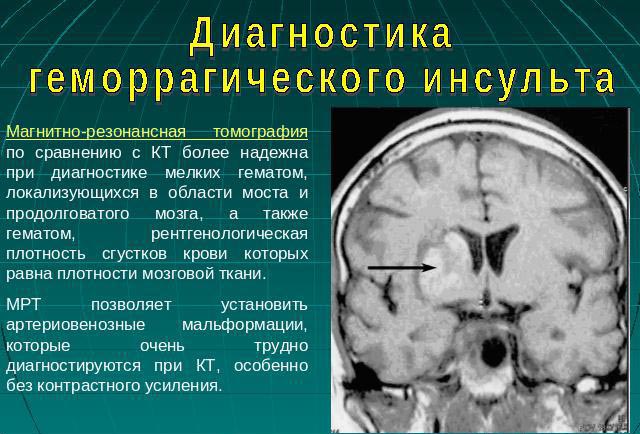
После неврологического осмотра можно приступать к аппаратной диагностике. В первую очередь для исключения кровоизлияния используют компьютерный томограф. Благодаря этому методу определяется точный диагноз, место локации поражения и его размеры. Вторым эффективным аппаратом для диагностики патологии является МРТ, но, к сожалению, это очень дорогостоящий способ определения кровоизлияния. Однако с помощью МРТ определяется даже незначительное поражение мозговых тканей.
Какие могут быть последствия?
Очень важно своевременно вызвать скорую помощь, ведь от этого зависит дальнейший прогноз на жизнь. После перенесенного кровоизлияния больной может утратить важные жизненные функции.
В основном кровоизлияние имеет очень тяжкие последствия:
- Паралич (левой или правой части тела в зависимости от места локализации патологии).
- Проблемы с речью и движениями.
- Нарушение мимики лица.
- В худшем случае – летальный исход.
Несмотря на осложнения можно провести реабилитационные мероприятия, которые позволят восстановить функциональную способность организма. К сожалению, такая реабилитация займет много времени. О том, что такое геморрагический инсульт расскажет видеоролик.
Видео — Геморрагический инсульт
Методы лечения
При подозрении на кровоизлияние очень важно предоставить больному первую помощь. Для этого в первую очередь вызывают скорую. При этом строго запрещается тревожить человека, пусть он находится в первоначальном положении, но не перемешается ни самостоятельно, ни со сторонней помощью.
Внимание! Очень важно своевременно оказать помощь, а после начать эффективное лечение, только тогда можно рассчитывать на благоприятные прогнозы.
Что делать, если начался приступ?
По статистике было определено, что кровоизлияние происходит чаще всего в дневное время суток. Поэтому, если у человека просматривается характерная симптоматика, то может потребоваться экстренная помощь.
- Человек начинает жаловаться на внезапную нестерпимую головную боль.
- Конечности заметно немеют.
- Происходит помутнение или потеря сознания.
Данные признаки должны насторожить окружающих и стать весомой причиной, чтобы срочно вызвать скорую помощь.

- Человек должен находиться в таком положении, чтобы у него происходил свободный доступ воздуха и приток крови.
- В случае рвоты – перевернуть больного на бок, дабы человек не захлебнулся от рвотных масс.
- Приложить к голове холодный компресс.
- Измерить артериальное давление.
- Не тревожить больного и ждать приезд скорой помощи.
Нюансы первой помощи
Стоит обратить внимание, что самостоятельно пытаться привести больного в чувства, перемещать или тревожить категорически запрещается. Специальную лечебную помощь при кровоизлиянии могут предоставлять исключительно медицинские работники.
Справка! Врач скорой помощи обязан провести следующие мероприятия, спасающие жизнь:
- Ввести специальный препарат, что быстро устраняет отек мозга.
- Остановить кровоизлияние.
- Привести артериальное давление в норму.
- Своевременно доставить в реанимацию.

В зависимости от поражения больному могут назначить даже оперативное лечение. В таком случае операцию необходимо провести в первые три дня после кровоизлияния. Данные оперативные мероприятия состоят из нескольких процедур, что помогают избавиться от скопившейся крови в аневризме. Таким образом, внутричерепное давление быстро уменьшается и у больного возрастает шанс на выздоровление.
Последующий этап лечения предусматривает применение медикаментов, что направлены на нормализацию АД и поддержания состояния больного в послеоперационный период.
Консервативное лечение
Терапия основывается на специфическом и базисном нейропротективном, а также оперативном лечении, которое включает препараты нескольких фармакологических групп:
- Стимуляция работы органов дыхания с помощью искусственной вентиляции.
- Стабилизация артериального давления с помощью специальных препаратов (Эналаприл, Лабеталол , если гипертония; Допамин , если гипотония).
- Прием жаропонижающих лекарственных средств (Магний сульфат либо Парацетамол ).
- Стабилизация водно-солевого равновесия (Лазикс ).
- Профилактический препараты, что предотвращают инфекционные воспаления (уросептики и антибиотики – выписывает индивидуально врач).
- Симптоматическая терапия (при судорогах – Тиопентал , Диазепам ; в случае возникновения рвоты – Церукал ; если наблюдается психомоторное перевозбуждение – Фентанил ).
- Для предотвращения отека мозга (Альбумин – раствор, Маннитол , а также препараты седативной группы).

Для специфической терапии применяют препараты с нейропротективным воздействием:
- Чтобы улучшить трофику нервных тканей применяют Актовегин либо Пирацетам .
- Также рекомендован прием препаратов с антиоксидантный свойством – Эмоксипин и Милдронат .
Внимание! Вышеуказанная терапия при кровоизлиянии является приблизительной, поскольку в зависимости от вида недуга и последствий ведущий врач определяет индивидуальный курс лечения.


Нейрохирургическое вмешательство
После госпитализации больного в отделение нейрохирургии в течение трех дней ему проводят операцию, показаниями к которой являются следующие показатели:
- гематомы больших размеров;
- заливание кровью мозговых желудочков;
- повреждение аневризмы.
Таким образом, удаление крови способствует снижению давления в черепе, что значительно улучшает прогнозы и сохраняет жизнь больному.

Реабилитационный период
Около 60% пациентов погибают после перенесенного кровоизлияния при несвоевременной нейрохирургической операции. В остальных случаях при адекватном лечении больной остается жив, но теряет трудоспособность. Поэтому требуется в обязательном порядке реабилитационная терапия, которая направлена на восстановление функциональности. Если больной перенес поражение ствола головного мозга или был в коме, то реабилитация займет много времени.
В реабилитационный курс входят следующие процедуры:
- Применение лечебных массажных техник.
- Лечение больного с помощью электрокоагуляции и других физиотерапевтических манипуляций.
- При нарушении речи может быть показано посещение логопеда.

Внимание! Реабилитационный процесс должен проходить под бдительным контролем специалиста, поскольку самолечение после перенесенного инсульта противопоказано.